“Fui diagnosticado con epilepsia a los 17 años. Luego de presentar varias convulsiones fui al médico y estuve en observación, me hicieron exámenes que iban desde una resonancia cerebral hasta chequeos cardíacos. Durante un año y tres meses tuve recaídas, pero desde el 2017 ya no he tenido ninguna convulsión porque estoy en chequeo constante y con medicamentos” relata Claudio Aguilar, ingeniero industrial.
Para el joven, ser una persona epiléptica no le ha permitido trabajar en todos los lugares que desea. A los 22, con las crisis ya controladas, se dispuso a buscar empleo, pero le fue difícil obtener uno. “No en cualquier empresa reciben a una persona con esta enfermedad porque pocos saben lo que significa y cómo reaccionar ante una convulsión. Además, durante ese año que tuve las crisis no podía manejar ni salir solo a la calle”, agrega.
Qué es la epilepsia
La epilepsia, más que una enfermedad es un síntoma de la desorganización de un grupo de neuronas en una o más áreas del cerebro que provocan descargas cerebrales excesivas y responden a un padecimiento o causa diversa, según Humana, Centro de Epilepsia y Neurocirugía. Provoca convulsiones, periodos de sensaciones inusuales o pérdida de conciencia.
“Esta enfermedad se caracteriza por las crisis epilépticas, que es el conjunto de convulsiones recurrentes las cuales se deben al cambio en la actividad eléctrica y química en el cerebro. Las neuronas trabajan de manera organizada y por pasos, es decir, trabajan unas primero, otras después y así sucesivamente, pero durante una crisis, todas lo hacen de forma repetitiva y desordenada”, explica Víctor Arévalo, neuropsicólogo.
Los síntomas de las convulsiones pueden variar ampliamente, se manifiestan por medio de movimientos de tipo motor y no motor. Los motores son las convulsiones, la persona mueve repetidamente los brazos o las piernas, mientras que los no motores se caracterizan por crisis de ausencia, en donde el paciente ve fijamente al espacio y no responde a su entorno.

A veces es difícil saber si una persona está teniendo una convulsión porque quien la tiene puede parecer confundido o verse como que tiene la vista fija en algo inexistente. Otras convulsiones pueden hacer que la persona se caiga, tiemble y no se dé cuenta de lo que sucede a su alrededor.
Las convulsiones se clasifican en dos grupos:
- Las convulsiones generalizadas afectan a ambos lados del cerebro. Estas se pueden clasificar en seis tipos: de ausencia, que son recurrentes en la niñez y se caracterizan por episodios de mirada fija en el espacio o movimientos sutiles como parpadeo o chasquido de los labios; las tónicas, que causan rigidez muscular; las atónicas, causan pérdida de control muscular; clónicas, asociadas con movimientos musculares espasmódicos repetitivos; mioclónicas, aparecen como movimientos espasmódicos o sacudidas de brazos y piernas; y las tonicoclónicas, son una de las más intensas y pueden causar pérdida abrupta del conocimiento, rigidez y sacudidas del cuerpo.
- Las convulsiones focales afectan solo a un área del cerebro. Estas también se conocen como convulsiones parciales y pueden agruparse en dos categorías: las focales sin pérdida del conocimiento, las cuales pueden alterar emociones o cambiar la manera de ver, oler, sentir, saborear o escuchar; y las focales con alteraciones de la conciencia, que comprenden pérdida del conocimiento o conciencia o un cambio de ellos. Se manifiesta viendo fijamente al espacio sin responder al entorno o realizar movimientos repetitivos, como frotarse las manos, mascar, tragar o caminar en círculos.
Los síntomas varían de una persona a otra. Algunas personas pueden tener simples episodios de ausencias. Otras tienen temblores violentos y pérdida de la lucidez mental. El tipo de convulsión depende de la parte del cerebro afectada.
Causas
Las causas de las epilepsias son varias. Los expertos indican que tener una convulsión no significa que ya se padezca de epilepsia, sino que cuando se tienen dos o más crisis el médico debe hacer una evaluación multidisciplinaria para dar el diagnóstico epiléptico.
El portal medlineplus detalla las causas más comunes de epilepsia:
- Accidente cerebrovascular o accidente isquémico transitorio (AIT)
- Demencia, como el mal de Alzheimer
- Lesión cerebral traumática
- Infecciones, como absceso cerebral, meningitis, encefalitis y VIH/sida
- Problemas cerebrales presentes al nacer (anomalía cerebral congénita)
- Lesión cerebral que ocurre durante o cerca del momento del nacimiento
- Trastornos metabólicos presentes al nacer (como fenilcetonuria)
- Tumor cerebral
- Vasos sanguíneos anormales en el cerebro
- Otra enfermedad que dañe o destruya el tejido cerebral
- Trastornos epilépticos congénitos (epilepsia hereditaria)
“Los niños presentan diversas razones por las que pueden convulsionar. Por ejemplo, una de las más frecuentes es la fiebre. Quienes tienen esta predisposición no es necesario que lleguen a 40 grados de fiebre, sino que con subir dos grados a su temperatura normal ya pueden convulsionar. Las crisis febriles se pueden presentar desde los 6 meses hasta los 6 años, a esa edad es frecuente verlas” comenta Gabriela Paz, neuróloga pediatra.
Cómo se diagnostica
Hacer un diagnóstico consiste en identificar una afección o enfermedad basándose en los signos y los síntomas. Generalmente se hace un diagnóstico de epilepsia cuando los ataques se producen más de una vez sin una causa identificable, tales como la fiebre o una lesión.
Durante el diagnóstico es importante dar a los especialistas un historial médico detallado en el que se describa cómo fue el parto y embarazo de la madre (en caso de los niños), si el infante ha sufrido algún golpe o lesión grave en la cabeza. Dar una descripción de la crisis convulsiva debido a que el médico es poco probable que pueda presenciarla.
Se realiza una serie de chequeos médicos, como exámenes físicos para evaluar su estado cardíaco, neurológico y mental; examen de sangre para identificar otras enfermedades. También se hace un Electroencefalograma (EEG) para determinar la actividad eléctrica del cerebro y determinar el tipo de convulsión y el síndrome epiléptico, así como una Resonancia Magnética (IRM) para ver la estructura del cerebro.
Luego de estas evaluaciones el médico podrá determinar si el paciente tiene epilepsia.
Tratamiento
El tratamiento para la epilepsia incluye tomar medicamentos, cambiar el estilo de vida cuando se tienen las crisis y en algunas ocasiones, se puede optar por cirugía.
Generalmente el tratamiento es a base de medicamentos anticonvulsivos, o medicamentos antiepilépticos, los cuales pueden reducir la cantidad de crisis futuras. La clase de fármaco será recetada según el tipo de convulsión.
“Cuando una mujer está tomando medicamentos antiepilépticos y desea quedar embarazada, es importante que lo platique con su ginecólogo y neurólogo, ya que algunos fármacos pueden generar anomalía en el desarrollo del feto. Platicarlo con los especialistas podría hacer factible el cambio de medicamentos por aquellos que reduzcan el riesgo de alguna complicación en el embarazo”, menciona Paz.
Si la epilepsia no mejora después de haber probado dos o tres medicamentos anticonvulsivos, se denomina “epilepsia resistente al tratamiento” y se hace una evaluación neuropsicológica para determinar si es candidato a cirugía. En esta se determina la zona del cerebro dañada por medio de chequeos médicos extensos y minuciosos y se analiza si es posible quitarla.
Impacto psicológico
Más allá del tratamiento que reciba el paciente, es importante dar un acompañamiento psicológico ya que el impacto de esta enfermedad en su estilo de vida es fuerte. Algunas de las repercusiones psicológicas que experimentan las personas al sufrir ataques epilépticos son las dificultades en las capacidades cognitivas. Dificultades para prestar atención, problemas de memoria, ralentización en algunas tareas en las que el procesamiento de la información es complejo.
Además, en algunas ocasiones puede provocar depresión, sobre todo en aquellos en las que los primeros meses el tratamiento no resulta efectivo. La Organización Mundial de la Salud (OMS) estima que el porcentaje de casos en los que el tratamiento no resulta efectivo gira en torno al 30%.
Por otro lado, el cambio en la calidad de vida del paciente puede ser vivido con tristeza y apatía. Otro motivo que influye en la aparición de la depresión puede ser el efecto adverso de ciertos fármacos antiepilépticos.
La ansiedad también se hace presente debido a la impredecibilidad de las crisis epilépticas. Es común que las personas experimenten síntomas relacionados con la ansiedad, como tensión física, embotamiento, pensamientos catastrofistas recurrentes, etc.
“Es muy común que haya estigmatización de la epilepsia. En varios casos experimentamos rechazo de parte de otros, quizá por la falta de información, más el temor que produce no saber qué hacer ante las crisis epilépticas. Por ello, es importante que quienes tenemos la enfermedad le digamos a quienes nos rodean cómo nos pueden ayudar. Los médicos son los encargados, cuando nos diagnostican, de explicarnos qué procede cuando tenemos una epilepsia”, afirma Claudio Aguilar.
Cómo actuar ante una crisis epiléptica
El Centro para el Control y la Prevención de Enfermedades (CDC) comparte algunos primeros auxilios para las convulsiones:
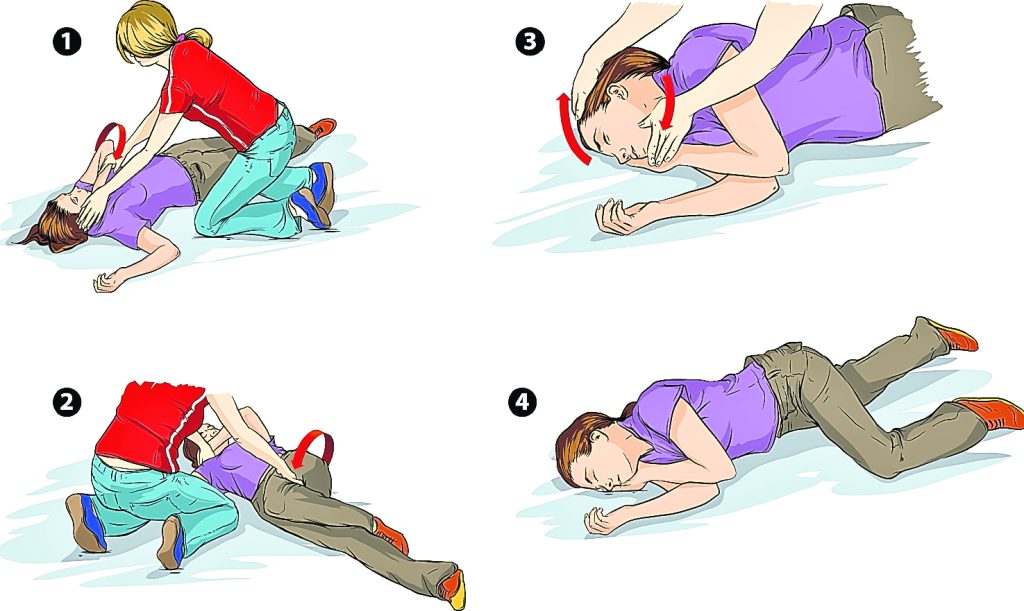
- Permanezca con la persona hasta que la convulsión haya pasado y esté completamente consciente. Después de que pase, ayude a la persona a sentarse en un lugar seguro. Una vez que esté consciente y se pueda comunicar, cuéntele lo ocurrido en términos sencillos.
- Conforte a la persona y hable de manera calmada.
- Fíjese si la persona lleva un brazalete médico u otra información de emergencia.
- Manténgase calmado y mantenga a los demás calmados.
- Ofrezca llamar a alguien cercano más para asegurarse de que la persona llegue a casa segura.
Si la persona presenta una convulsión tonicoclónicas, que se caracterizan porque la persona se caiga, tiemble o tenga espasmos lo ideal es:
- Con cuidado recueste a la persona en el piso.
- Voltee a la persona suavemente hacia un lado. Esto la ayudará a respirar.
- Retire del área alrededor de la persona los objetos duros o filosos para prevenir lesiones.
- Ponga la cabeza de la persona sobre algo suave y plano, como una chaqueta doblada.
- Si tiene anteojos, quíteselos.
- Suéltele la corbata o cualquier cosa que tenga alrededor del cuello que pueda dificultar su respiración.
- Tome el tiempo que dure la convulsión. Llame a los bomberos si la convulsión dura más de 5 minutos.