En los dos años de pandemia se han identificado variantes, unas denominadas de interés (VOI) y otras de preocupación (VOC) que han representado un mayor riesgo de salud pública.
Alpha, beta, gamma, épsilon son los nombres de las VOC que hemos escuchado, y entran en esta clasificación por el aumento de la transmisibilidad, de la virulencia o porque le han jugado la vuelta a las medidas de bioseguridad para evitar la propagación del virus. A esta lista se suman las temibles delta y ómicron, que han puesto en jaque a los sistemas de salud del globo.
¿Qué variantes del covid circulan entre los guatemaltecos? Hasta hace unas semanas, el país dependía de laboratorios internacionales para conocer esa respuesta. Sin embargo, el Laboratorio Nacional de Salud (LNS) ya cuenta con el equipo físico y humano para la detección y la secuenciación del genoma del virus, lo que acorta los tiempos de obtención de los resultados que permitan a las autoridades sanitarias tomar medidas cuanto antes para que no se disperse.
El pasado 9 de marzo, el LNS publicó el segundo informe elaborado en Guatemala. Se recibieron mil 819 muestras positivas a coronavirus de distintas áreas de salud y del Instituto Guatemalteco de Seguridad Social (IGSS); algunas quedaron fuera porque no llenaron los parámetros para ser analizadas. Al final, se detectó que la variante predominante en el país es ómicron.
Primer contacto
Llegar a ese resultado requiere tiempo. Es un proceso que comienza con la recepción de las muestras positivas de covid provenientes de distintos lugares de la provincia. Las áreas de salud deben enviar los hisopados en hieleras junto a una ficha epidemiológica con los datos del paciente.
Este material es recibido en una ventanilla que atiende las 24 horas, y en donde el personal del laboratorio verifica que la muestra no esté derramada, que ingrese a la temperatura correcta y que esté bien identificada. Se hace todo el proceso preanalítico. Si no cumple estos primeros requisitos, se desecha y no se procesa.
El plan de vigilancia genómica se ha dado a conocer con todas las áreas de salud y hospitales, con el objetivo de que envíen muestras para secuenciar; sin embargo, la baja demanda de hisopados que pueda haber en las localidades lleva a que no hayan muestras para el estudio de todo el país.

De acuerdo con César Conde, jefe del LNS, trabajan principalmente con instituciones del sector público, pero en lo concerniente a la secuenciación reciben muestras de laboratorios y hospitales privados, pues saber qué variante del covid circula entre los guatemaltecos es un tema de interés nacional.
Además, es más factible que el sector privado tenga hisopados de personas que han viajado a otros países, que suele ser la vía de ingreso de nuevas variantes al territorio nacional.
Cuando se verifica que la muestra llena los requisitos, pasa a la fase analítica y se somete a varios procesos. Esto sucede en una sección de la Unidad Central de Referencia para la Vigilancia Epidemiológica (Ucreve), la cual aporta la evidencia científica que fortalece la observación de eventos que puedan afectar la salud de la población.
Al traspasar la puerta
El LNS se encuentra en un área rodeada de árboles en las afueras de la capital. Un pasillo sin paredes conecta los módulos donde trabajan 270 personas, 35 de ellas se dedican a procesar las pruebas de covid, en turnos de 24 horas.
Entre este grupo están quienes realizan la secuenciación genómica del SARS-CoV-2, en el área de Virología de Ucreve.

Detrás de una puerta de vidrio, la temperatura desciende unos grados. Los visitantes deben colocarse una capa protectora desechable para evitar cualquier contaminación; la mascarilla es indispensable. El personal utiliza bata blanca, mascarilla y guantes para manipular el material.
Ingresar a esta sección parece una escena de serie de televisión como Crime Scene Investigation (CSI), solo que no se busca resolver crímenes, sino encontrar variantes de un virus que se ha cobrado millones de vidas en el mundo.
El primer filtro es un equipo de personas que se encarga de verificar que los tubos que trasladan las muestras de covid estén bien identificados. Esa información se coteja con la ficha epidemiológica que los acompaña.
Si los datos coinciden y si cumple con los parámetros requeridos, la muestra se divide en porciones muy pequeñas —alícuotas— y algunas se guardan a -80 grados Celsius, por si se requiere volver a analizarlas. Es importante que no se pierda la cadena de frío.
Este es un proceso que se realiza con todo el material que ingresa al laboratorio, pues ahí también se examinan pruebas no relacionadas con el covid, como casos de dengue, zika, chikungunya —arbovirosis—, pero la emergencia sanitaria disminuyó la demanda de esos estudios.
Antes de la aparición del covid se recibían ocho mil muestras de dengue al año; el número ahora llega a tres mil. Eso no significa que la enfermedad haya dejado de circular, más bien se cree que hay subregistro de casos, pues los servicios de salud se han enfocado en atender la pandemia.
Linda Mendoza y Gabriela García, analistas del Área de Secuenciación, mencionan que en el LNS preparan muestras que son enviadas a los Centros para el Control y Prevención de Enfermedades de Estados Unidos (CDC, en inglés), con el fin de realizar la vigilancia de ciertos padecimientos, como la poliomielitis, erradicado hace más de 25 años en Guatemala. Se envían mensualmente entre cinco y ocho muestras para su análisis.
Lea además: Ocho de cada diez guatemaltecos en el área rural piden volver a clases presenciales
Camino a la secuenciación
El área de secuenciación se instaló hace unas semanas. Hay dos químicas biólogas asignadas al área, Mendoza y García, y un técnico analista, Mario Pérez. Además, un bioinformático, y se prevé contratar un epidemiólogo. La intención es que la información que se genere ayude a las autoridades de Salud a tomar decisiones frente a las variantes de covid que circulen en el país.
Conde refiere que este es un primer paso. En el futuro esperan secuenciar la resistencia antimicrobiana y la resistencia al VIH.
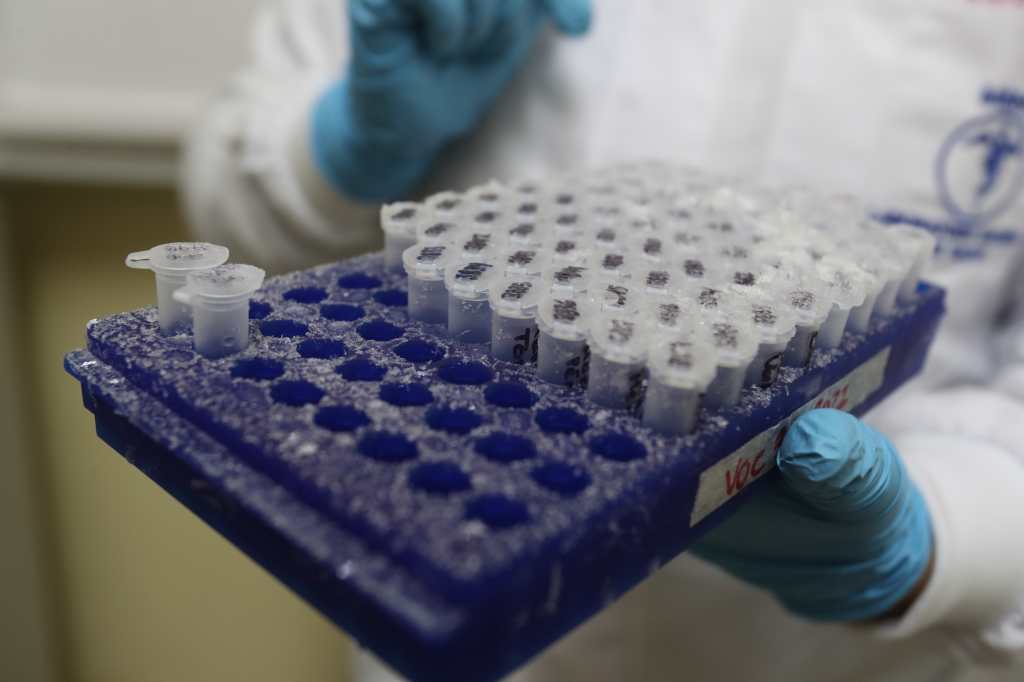
Luego de la alicuotación, el siguiente paso para la secuenciación es la extracción, que es básicamente obtener el material genético de la muestra, es decir, el ARN viral, según explican las químicas biólogas. Este proceso se hace de forma manual o bien automatizada. Pueden trabajar desde 12 a 96 muestras a la vez, y el tiempo varía de una a cuatro horas.
“Cuando comenzamos a trabajar covid-19, se hacía todo manual y a veces entraban muchas muestras. Hacíamos 96 en una sola sentada. En algún momento se siente tardado el proceso, porque no es como una prueba de antígeno, donde se agrega una gotita, se corren 20 minutos y sale el resultado positivo o negativo. Aquí se siguen varios pasos para tener la muestra final y colocarla en un equipo llamado termociclador, que saca el resultado final”, explicó Mendoza.
La preparación de los reactivos se hace en una habitación distinta, donde solo puede trabajar una persona al mismo tiempo. Este se coloca en placas según la cantidad de muestras que se analizarán.
En otra área, las extracciones —ARN viral— se colocan en la placa del reactivo, en la que se pone un control negativo y uno positivo para asegurar que el resultado será correcto.
Cuarto negro
En este espacio ocurre un proceso con el que el ARN se convierte en ADN; a este paso se le llama retrotranscripción.
Hay varios equipos que permiten realizar ciclos de temperatura por los cuales pasan las muestras, por unas dos horas. En este momento termina el control de calidad. Si las muestras son positivas, pasan a secuenciación.
Se comienza, entonces, con la preparación de librerías, que tiene distintas etapas: síntesis de ADN complementario (cADN) a partir de ARN, amplificación de cADN, fragmentación, marcaje o identificación de muestras, cuantificación y normalización.
Después de preparadas las librerías, estas son cargadas en el secuenciador, y dependiendo del número por procesar, los resultados pueden tardar de 18 a 48 horas. A este tiempo hay que sumar el análisis de los datos.

Este es un proceso que no se puede acortar, la paciencia y delicadeza son vitales por parte del personal porque un pequeño error en cualquier momento del camino se acarrea hasta el final.
“El secuenciador es un equipo que captura señales por medio de imágenes. Estas señales se van transformando en datos que nos indican la secuencia de ADN de un organismo. Este proceso lo hace en conjunto de todas las muestras que estén en la corrida”, dice García.
Mendoza agregó que se obtienen “fotografías muy parecidas a un cielo estrellado, con todas las señales que emiten los nucléotidos, y esto se separa por cada una de las muestras. Los datos, al analizarse, nos proporcionan la secuencia de cada muestra, y así podrá compararse con la secuencia original del SARS-CoV-2, y nos indica qué mutaciones tiene y se va clasificando por variantes”.

De esa manera se sabe si es una variante de preocupación o de interés, o bien otro tipo que no esté clasificada, pero que esté presente en el país. Por el momento son ómicron, que es la predominante desde diciembre del 2021, y delta, las que se encuentran circulando en Guatemala, según el informe recientemente publicado por el laboratorio.
-
Pruebas PCR de covid
Las pruebas de covid que se analizan en el LNS son PCR. Cuando se registran olas o picos de contagios de coronavirus ingresan hasta mil hisopados por día.
Conde mencionó que en julio del 2020 se llegó a tener una presa de nueve mil pruebas, y para reducirla el personal tuvo que trabajar turnos de 24 horas. Llevó tres meses procesarlas.
A partir de octubre, con más recurso humano y equipos de laboratorio automatizados los resultados comenzaron a entregarse en un día, o menos, indicó el jefe del LNS.

La prueba de PCR es laboriosa, el proceso se hace manual, pero cuando los volúmenes son altos, más de mil como ha sucedió en los picos de la pandemia, se requiere de un proceso automatizado para obtener el resultado en menor tiempo. El laboratorio ya cuenta con un equipo de esta magnitud.
Otra estrategia que se implementó para evitar que se acumularan las pruebas sin analizar fue que hospitales como el Roosevelt, San Juan de Dios, el Nacional de Huehuetenango, el de San Marcos y el Regional de Cobán comenzaran a procesar los hisopados de los servicios de salud cercanos, lo que permitió optimizar recursos y acortar tiempo.
La autorización del Ministerio de Salud del uso de las pruebas de antígeno permitió descentralizar la detección de los casos de covid, pues también se involucraron los laboratorios privados.
-
Más allá del coronavirus
Poco a poco, el LNS ha adquirido más equipo para procesar las muestras que le envían de las distintas áreas de Salud y de los hospitales, pues, además de covid-19, se trabajan otros eventos de vigilancia epidemiológica, como sarampión, rubéola, tuberculosis, enfermedades inmunoprevenibles, zoonosis, arbovirus y virus respiratorios, que se procesan en Ucreve.
En el laboratorio también se ubica la Unidad de Medicamentos y la de Alimentos, que se ocupan de hacer los análisis para verificar la calidad e inocuidad de los productos, previo a obtener el registro sanitario para ser comercializados.
Cuando se trata de alimentos, “nos traen el producto y, a través de procedimientos estandarizados, hacemos todos los análisis físico-químicos; se determinan algunos parámetros para ver la calidad del producto y, algo importantísimo, sobre todo con perecederos, que microbiológicamente no tengan ningún patógeno que pueda afectar a la población”, mencionó Conde, como parte del trabajo que desarrolla en el laboratorio.
En la Unidad de Medicamentos se lleva a cabo el control de productos farmacéuticos.
Además, con la pandemia, el LNS se dio a la tarea de verificar el desempeño de pruebas de antígeno para detección de covid-19.

“Se agradece la ayuda que nos dan otros países, pero lo ideal es que los análisis se hagan acá y que sean científicos de acá quienes analicen los datos, que hagan sus informes. La secuenciación es un tema complejo, pero es algo básico en los países y tenemos que empezar a implementarla”.
César Conde, jefe del Laboratorio Nacional de Salud


