Guatemala es uno de los países del continente que menos invierte en salud; de hecho, solo Haití está por debajo, mientras que, en Centroamérica, la inversión era la peor de la región hasta antes de la llegada de la pandemia. Después se han intentado hacer esfuerzos por instalar hospitales temporales para la atención del covid-19, pero no han sido suficientes para contener la enfermedad.
Es cierto, se trata de un padecimiento nuevo que tomó desprevenidos a muchos países y los sistemas de salud más robustos se vieron (y se están viendo) en problemas.
Los números hablan por sí solos. De acuerdo con el portal datosmacro.com que recopila información de instituciones oficiales de todo el mundo, para el 2017 (datos más recientes) la inversión en salud pública de Guatemala ascendió a US$1 mil 227 millones, que representó el 2.08% del PIB (Producto Interno Bruto), la cifra más baja del istmo.
El porcentaje del PIB que el resto de los países invirtió en salud ese año fue de 3.15%, en el caso de Honduras; Belice, 3.84%; El Salvador, 4.61%; Nicaragua, 5.02; Panamá, 4.39% y Costa Rica, 5.50%.

Al hacer la comparación entre cantidad de dólares por cada habitante, junto con Honduras, Guatemala está en el sótano de inversión con US$61.6 y US$72.16 per cápita.
La inversión de salud en Guatemala siempre ha sido baja. A inicios de este siglo se ubicaba en 2.02% del PIB, mientras que en el 2009 alcanzó su número más alto que fue del 2.27%. Desde entonces ha bajado cada año, hasta alcanzar el 2.08% del 2017, con lo cual casi alcanza su indicador más bajo.
Les ha ido mal
Esta baja inversión en el sistema de salud guatemalteco se ha visto reflejado en precarias condiciones de los hospitales, no solo de los dos de referencia nacional, Roosevelt y San Juan de Dios, sino también en los regionales y departamentales.
En consecuencia, los indicadores en cuanto a la disponibilidad de equipo médico e insumos también son de los más bajos de la región. De camas, por ejemplo, hasta antes de la pandemia datos del Banco Mundial reflejaban que este era de apenas 0.6 por cada mil habitantes.
Y en cuanto a médicos apenas 0.97, si se toman en cuenta la cantidad de médicos registrados y los datos del censo 2018.
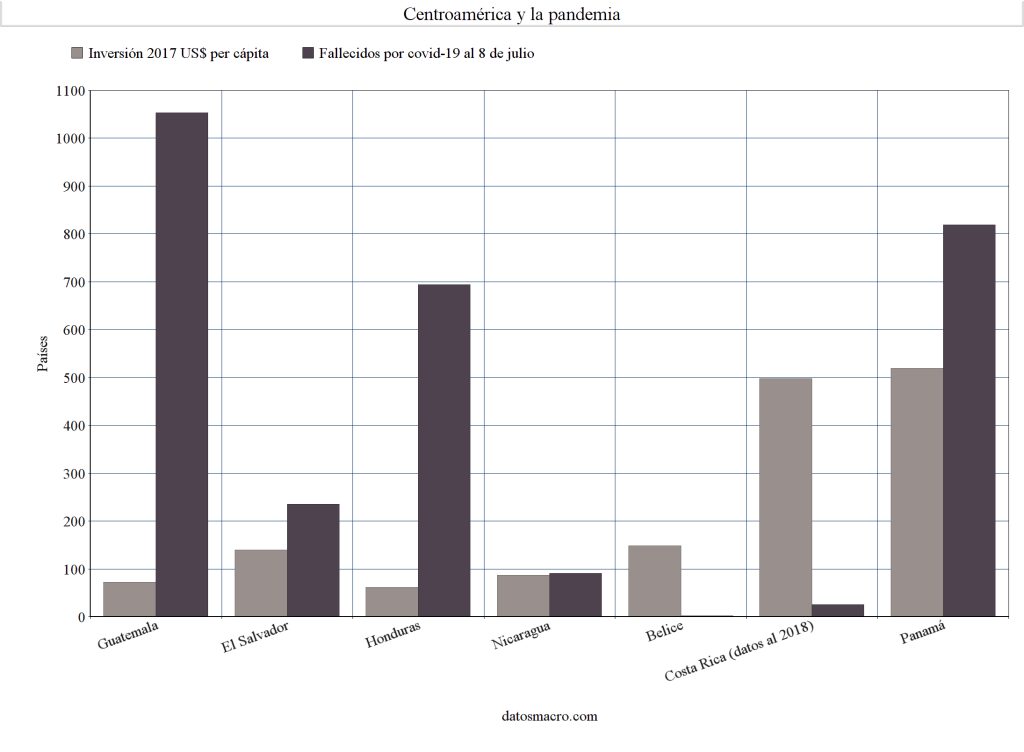
De esa cuenta el resultado en los países de la región es que aquellos que menos invierten en salud son los que más problemas enfrentan ahora por la pandemia y en donde hay más fallecimientos, pese a que casi todos tomaron medidas de prevención mucho antes de que la pandemia llegara a Centroamérica.
Carlos Aníbal Martínez, catedrático universitario
En Guatemala, por ejemplo, se cerraron las fronteras desde el 14 de marzo y días después empezaron a implementarse toques de queda. Pese a ello a la fecha se registran más de 26 mil casos positivos con un número reservado de pruebas; es decir, muy probablemente haya un subregistro, y más de mil 100 fallecidos.
En ese sentido, es de destacar que, en la región, los países que menos han invertido en salud son lo que más han tenido que lamentar muertos por coronavirus.
En una comparación de datos que se hizo hasta el 8 de julio, Guatemala registraba mil 53; Honduras, 694; El Salvador, 235; Nicaragua, 91; Costa Rica, 25; y Belice 2.
La excepción es Panamá que suma 819 decesos, aunque duplica el número de pruebas que han practicado al compararlas con las que ha hecho Guatemala, pese a que tiene solo un cuarto de la población que tiene este país, 4.1 millones de habitantes.

Las autoridades panameñas afirman que esto ha propiciado una mejor identificación de casos y la certeza de fallecimientos por covid-19, cuando en otros países es probable que los decesos se liguen a otras causas.
Análisis
Carlos Aníbal Martínez, catedrático de la Escuela de Ciencia Política de la Universidad de San Carlos, expuso que el debilitamiento de los sistemas de salud en Centroamérica que comenzó a inicios de los años 80 ahora “está pasando la factura” porque la pandemia los halló debilitados y sin capacidad de atender la demanda de pacientes que necesitan atención de urgencia.
“Hace 35 años llegaron las olas privatizadoras y las instituciones públicas se redujeron a la mínima expresión incluyendo a los ministerios de salud”, enfatizó Martínez.
El catedrático universitario destaca el caso de Costa Rica, cuyo presupuesto destinado para salud hace unos años representaba el 37% del total de Centroamérica, cuando su población solo era el 10% del total del istmo.
Además, países como Guatemala, El Salvador, Honduras y Nicaragua también deben lidiar con rezagos en educación que puede hacer que sus poblaciones no acaten del todo las medidas de contención.
También tienen elevados índices de pobreza, migración y trabajo informal, factores que pueden ser detonantes de los contagios.

Sistema obsoleto
Jonathan Menkos, analista del Instituto Centroamericano de Estudios Fiscales (Icefi), afirmó que los efectos que Guatemala enfrenta por la pandemia son el resultado de años de abandono del sistema de salud.
“De acuerdo con nuestras estimaciones, el subsistema público de salud de Guatemala tiene la capacidad de atender a la población que existía en 1970”, afirmó Menkos, por lo cual este ha sido orientado al mercado, es decir, se puede acceder a la salud en la medida en que la persona tenga dinero para comprar los servicios y medicamentos que necesite.
A esta realidad, agrega el analista, se suma una sociedad con altos niveles de pobreza y hambre que provocan condiciones para que cualquier enfermedad tenga mayores efectos nocivos.

Para Menkos era “previsible” que el sistema colapsar en las primera semanas y considera que esta realidad debe servir para comprender que el reto es fortalecer el primer y segundo nivel de atención pues desde los centros y puestos de salud se pueden identificar y mitigar los problemas sanitarios que padece la población.
“Con un buen primer y segundo nivel de atención se podría identificar rápidamente los brotes y contagios de Covid-19 y ejecutar procesos de mitigación sensatos y bien organizados”, expuso.
Considera un error construir hospitales antes de mejorar los niveles primario y secundario puesto que es “querer construir una casa comenzando por el techo”.
“El Estado de Guatemala debe contar con una hoja de ruta técnica, con las necesidades humanas, materiales y financieras, para eliminar los cincuenta años de desatención del sistema de salud en los próximos años de aquí al 2030”, subrayó Menkos.


